Terapie Alopecia areata: quali sono?
Ad oggi un rimedio sicuramente efficace, soprattutto per quanto riguarda le forme più estese, non esiste. Questo perché ci troviamo a gestire una malattia che può esitare in guarigione, anche senza terapia, così come evolvere in una forma severa resistente a qualunque trattamento. Inoltre, anche se abbiamo una letteratura prodiga di dati, essi sono difficili da confrontare e valutare perché si riferiscono a gruppi di pazienti arruolati con criteri di inclusione differenti da un gruppo di studio ad un altro, valutati con criteri di efficacia spesso soggettivi, sottoposti a terapie con il medesimo farmaco ma con protocolli diversi.
Negli ultimi anni, diversi studi hanno messo in luce come determinati eventi patogenetici possano sottendere la comparsa dell’alopecia areata. Questo ha spinto i ricercatori ad un perfezionamento dell’approccio terapeutico.
Terapie Alopecia areata: l’unicità del paziente
L’impianto terapeutico deve basarsi su una strategia organizzata e plasmata sul singolo paziente. Tuttavia, vi sono alcune regole che sono generalmente valide per le terapie alopecia areata e che è bene tener presente: l’alopecia areata associata ad atopia, la varietà ofiasica e l’alopecia areata che esordisce in età pediatrica presentano tutte una minore risposta alla terapia.
Al fine di tracciare delle linee guida terapeutiche, si possono considerare per convenzione due gruppi di pazienti a seconda della gravità della forma di alopecia areata. In particolare, per i soggetti con alopecia areata che interessa meno del 50% del cuoio capelluto i trattamenti possono essere: astensione terapeutica, cortisonici, minoxidil e ditranolo. Invece, per i pazienti in cui le forme di alopecia interessano più del 50% del cuoio capelluto, le terapie più adatte sono: immunoterapia topica, PUVA terapia e corticosteroidi sistemici.
Vediamole ora tutte nel dettaglio.
1. L’astensione terapeutica
L’astensione terapeutica è la prima forma tra le terapie alopecia areata specie quella lieve. Discutibile ma contemplata, in quanto la possibilità di una ricrescita di capelli spontanea è frequente.
2. Cortisonici contro l’alopecia areata
In prima battuta, si utilizzano steroidi di classe I di potenza. Invece, a livello delle sopracciglia o della barba (zone più resistenti al trattamento), si opta in genere per steroidi di classe II. Il numero dei tubi utilizzati mensilmente quantifica la terapia.
Sebbene esista un solo studio controllato, la corticoterapia topica è ampiamente utilizzata nella pratica clinica, soprattutto nei bambini. Unico effetto collaterale degno di rilievo è la follicolite.
Nello specifico, con la terapia intralesionale i corticosteroidi vengono somministrati attraverso una siringa da 3 ml con ago 30 Gauge. Si inietta nell’area alopecica il triamcinolone acetonide (1 – 5 mg/ml) a dosi pari o inferiori a 0.1 ml in corrispondenza del derma medio, a distanza di un cm l’uno dall’altra. Le sedute vanno ripetute ogni 4 – 6 settimane. La massima dose di steroide somministrabile per singola seduta è di 20 mg per il cuoio capelluto, di 1,25 mg per sopracciglio e di 7,5 mg per la barba. Per rendere la procedura meno dolorosa, si può effettuare una premedicazione con Emla, in occlusiva, un’ora prima della seduta.
Studi associati e rischi
L’uso dei cortisonici è praticabile tanto negli adulti quanto nei bambini. Uno studio condotto su 62 pazienti di età varia, sottoposti ad infiltrazioni mensili, riferisce la totale ricrescita al quarto mese nel 63% dei pazienti. In particolare, i soggetti che maggiormente si giovano di questa terapia sarebbero i giovani adulti, con meno di 5 aree, inferiori a 3 cm di diametro, comparse da meno di un mese.
Tuttavia, si tratta di uno studio condotto senza placebo. Non responders: pazienti atopici. Inoltre, nei pazienti con alopecia areata totale, le infiltrazioni possono essere utili per promuovere la ricrescita in aree importanti dal punto di vista cosmetico come le sopracciglia. Rischio essenziale è quello di una atrofia da steroidi se la concentrazione del triamcinolone è troppo alta. La trombosi dell’arteria retinica da parte di cristalli steroidei è un’evenienza descritta ma non più riscontrabile, dato che in commercio non esistono più preparati con cristalli delle dimensioni sufficienti a produrre il problema.
3. Terapie alopecia areata: l’uso di minoxidil

Un altro trattamento per alopecia areata è l’applicazione di 1 ml di minoxidil al 5%, due volte al giorno e in occlusiva o in associazione a prodotti che ne aumentino l’assorbimento (antralina, tretinoina). Sempre due volte al giorno, può essere applicato anche sulle sopracciglia facendo attenzione a localizzare bene il prodotto e tenendo un batuffolo di ovatta a protezione dell’occhio.
I risultati sono variabili. Sicuramente più efficace del placebo, con il 50% di risposta terapeutica a sei mesi. L’effetto terapeutico è proporzionale alla dose (il 5% è più efficace dell’ 1%). È indicato anche nei bambini. Gli effetti secondari sono rari: eczema da contatto al minoxidil o al glicole propilenico, ipertricosi. Gli effetti cardiovascolari non si palesano nei soggetti sani, malgrado l’aumento del debito cardiaco, ma giustificano una particolare cautela in caso di pazienti cardiopatici. Il risultato terapeutico si produrrebbe tramite un azione immunomodulatrice sull’infiltrato infiammatorio; di secondaria importanza sarebbe la vasodilatazione locale.
4. Alopecia areata e ditranolo
Di rinnovato interesse tra le terapie alopecia areata vi è poi la terapia con sostanze irritanti o rubefacenti. Rispetto all’olio di croton, al laurilsolfato di sodio e alla tretinoina topica, numerosi lavori documentano l’efficacia del ditranolo in short-contact, con tempi di posa e concentrazione variabili ma tali da produrre e mantenere una “dermatite irritativa visibile”.
Oggi, l’esistenza di una nuova formulazione permette di utilizzare al meglio la molecola superando per diversi aspetti i limiti della vecchia preparazione galenica. Il ditranolo, incorporato fra due strati lamellari di cristalli, mantiene e migliora la sua efficacia per una maggiore stabilità della molecola. Inoltre, fatto non trascurabile, è facilmente asportabile con acqua tiepida e ciò si traduce in una maggiore compliance da parte del paziente.
Nonostante il farmaco non sia registrato per la terapia dell’alopecia areata e la scheda tecnica ne limiti l’uso in età pediatrica, trova indicazione nella terapia della alopecia areata tanto dei bambini quanto degli adulti. La risposta in media si ottiene in 11 settimane nel 67% dei casi, con ricrescita cosmeticamente accettabile nel 30% dei pazienti con interessamento fino al 70% del cuoio capelluto. Gli effetti secondari sono: iperpigmentazione, irritazione locale, adenopatia satellite.
Il ditranolo non agirebbe da irritante ma attraverso la formazione di radicali liberi che inibiscono i linfociti T, la produzione di interleuchina 2, la tossicità diretta sulle cellule di Langerhans, esercitando un complessivo effetto immunosoppressore.
Terapie alopecia areata: azione combinata ditranolo e minoxidil
L’impiego del ditranolo in associazione con i cortisonici o con il minoxidil sfrutta il sinergismo positivo fra molecole con diverso meccanismo d’azione. In merito all’associazione minoxidil/ditranolo, uno studio condotto su 51 pazienti con alopecia areata resistente ad entrambi i farmaci adoperati singolarmente ha documentato una ricrescita cosmeticamente valida nell’11% dei 45 soggetti che completavano le 24 settimane di terapia. I responders mostravano ricrescita entro la 12 settimana. La determinazione dei livelli sierici ed urinari di minoxidil evidenziava un maggiore assorbimento del farmaco senza evidenze cliniche di un effetto sistemico.
Questa terapia è generalmente ben tollerata a parte il rischio di reazioni irritative piuttosto violente, anche se, ricordiamolo, una dermatite irritativa di grado lieve /moderato deve necessariamente prodursi.
Nei pazienti non-responders ai trattamenti fin qui discussi potranno essere prese in considerazione le opzioni terapeutiche generalmente utilizzate per i pazienti con interessamento del cuoio capelluto maggiore del 50%.
5. L’immunoterapia topica

Nelle forme con interessamento maggiore del 50%, tra le terapie alopecia areata unitamente alla PUVA, alla corticoterapia sistemica ed alle terapie topiche prese già in considerazione, trova il suo impiego l’immunoterapia con sostanze sensibilizzanti. Sebbene sia a tutt’oggi praticata in pochi centri, riteniamo opportuno soffermarci sulla metodica perché l’efficacia di questa terapia è ormai ben documentata, soprattutto nelle forme cliniche più impegnative.
Il principio attivo è un agente sensibilizzante, cioè una sostanza chimica che oltre ad essere fortemente immunogena deve possedere alcuni requisiti fondamentali:
a) non essere presente in natura o nell’ambiente in cui l’uomo vive o lavora;
b) non cross-reagire con altre sostanze, così da evitare reazioni allergiche non controllate.
Gli agenti sensibilizzanti idonei
Gli agenti sensibilizzanti idonei all’immunoterapia sono tre e sono:
1. Il dinitroclorobenzene (DNCB);
2. Il dibutilestere dell’acido squarico (SADBE);
3. Il difenilciclopropenone (DPC).
Il DNCB, ampiamente utilizzato in un primo tempo, è stato successivamente messo da parte per le sue proprietà mutagene nel test di Ames. Viene rapidamente assorbito dopo l’applicazione ed il 53% è riscontrabile nelle urine.
Il SADBE è fortemente sensibilizzante, non è molto stabile in acetone, necessita di refrigerazione, e, forse, dell’aggiunta di additivi per mantenere l’efficacia perché tende all’idrolisi. Non è mutageno. È molto costoso.
Il DPC non sembra avere un assorbimento sistemico significativo dopo applicazione topica. Gli ultravioletti e il calore possono causarne la degradazione, ma diluito in acetone e conservato in bottiglie scure ed a temperatura ambiente, è attivo per sei mesi.
Tutte le sostanze summenzionate non sono registrate in Italia per scopi terapeutici. Il DPC è disponibile in Inghilterra presso le farmacie in concentrazioni variabili dallo 0,0001 al 6%, è meno costoso e il più vantaggioso dei tre sul profilo di sicurezza. Tuttavia, il SADBE è l’agente sensibilizzante maggiormente utilizzato in Italia.
La metodica dell’immunoterapia
Indipendentemente dall’agente sensibilizzante adoperato, si procede con la seguente metodica: si induce la sensibilizzazione applicando l’agente scelto alla concentrazione del 2% in un’area di 4 cm circa di cuoio capelluto.
La comparsa di una risposta eritematosa dopo cinque o più giorni indica l’avvenuta sensibilizzazione. La sua assenza non implica necessariamente che la sensibilizzazione non si sia verificata. Infatti, bisogna praticare dopo 10 – 20 giorni un test di provocazione con l’allergene opportunamente diluito (fase di elicitazione). L’1-5% dei pazienti non si sensibilizza.
Si procede, quindi, applicando la soluzione settimanalmente su metà cuoio capelluto. La concentrazione di allergene varia dallo 0,0001% al 2% e viene stabilita in base alla risposta ottenuta. Per un buon risultato terapeutico deve necessariamente prodursi una reazione con eritema, desquamazione e prurito di grado lieve. L’applicazione su un emilato del cuoio capelluto permette di evidenziare sia la ricrescita spontanea (che può verificarsi nel 7% del casi) sia il fenomeno di “arroccamento” (castling phenomenon), cioè la ricrescita dei capelli a distanza dal sito di applicazione del topico (4%).
Lo studio italiano
Una particolare variante di questo fenomeno fu osservata e documentata nel 1986 da Panizza presso la Clinica Dermatologica di Catania. Nello specifico, in cinque pazienti con Alopecia Universale l’applicazione del SADBE venne effettuata sulla regione sottoscapolare sinistra, interessando una superficie cutanea di 10 cm2 circa.
Nei tre pazienti responders, la ricrescita fu preponderante e precoce all’emiscalpo, alle ciglia e al sopracciglio controlaterali (destra). In un altro caso, trattando la zona mediana del dorso, si ottenne la ricrescita nella zona mediana del cuoio capelluto. Ottenuta la ricrescita nel lato trattato, si procede ad applicare il prodotto su tutto il cuoio capelluto. Per minimizzare gli effetti collaterali, le applicazioni vengono generalmente praticate da personale sanitario.
Questa descritta è una metodologia standard che può variare sulla base dell’esperienza personale: alcuni sensibilizzano applicando il prodotto sul braccio (area di 1 cm2); altri, stabilita la diluizione ottimale, lasciano che il paziente esegua le applicazioni a domicilio.
Percentuali di efficacia
Se la ricrescita si presenta stabile per un periodo di 3 mesi, si inizia a discontinuare la terapia fino alla totale sospensione nell’arco di 9 mesi; al fine di evitare le recidive, alcuni procedono con sedute di mantenimento. Si consiglia di non superare i 3 anni di terapia. Con le opportune cautele è possibile trattare anche l’area delle sopracciglia.
Se non si ottiene alcuna risposta dopo 30 settimane, la maggior parte degli autori considera la terapia inefficace, sebbene in casi isolati siano state segnalate ricrescite anche dopo periodi più lunghi. Se, durante il corso della terapia, si verifica la tolleranza all’allergene (cioè sono necessarie concentrazioni superiori al 2% per ottenere una reazione adeguata), si può ricorrere alla somministrazione di 1,2 gr di cimetidina con lo scopo di ristabilire la sensibilizzazione.
La percentuale di efficacia nei vari studi varia dal 4% all’ 85% con il DPC, al 17% – 70% con il SADBE, al 25% – 80% con il DNCB. Questi dati si riferiscono a pazienti che dopo la terapia hanno potuto togliere la parrucca.
Risultati ed effetti collaterali immunoterapia
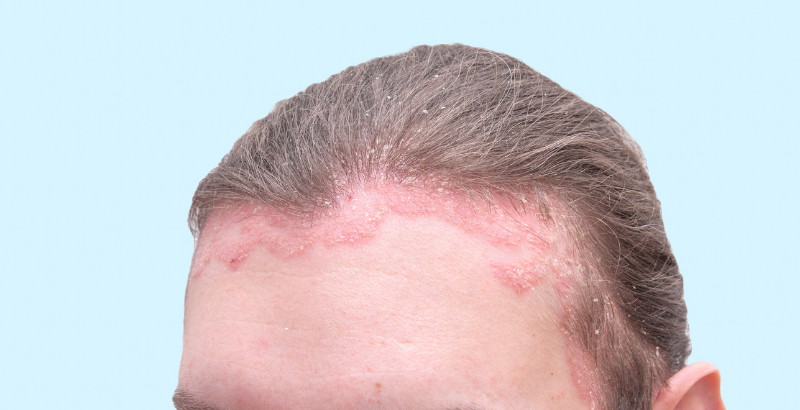
Gli studi di follow-up condotti su pazienti trattati sono pochi e riportano percentuali di successo variabili. Mediamente, si può considerare che, dopo sei mesi dalla sospensione, il 10% recidiva completamente, il 43% recidiva a chiazze e il 37% mantiene la ricrescita dei capelli.
Nei pazienti con alopecia areata in chiazze con interessamento inferiore al 40%, l’immunoterapia non si è dimostrata più efficace del placebo (si presume per la spiccata tendenza alla risoluzione spontanea di queste forme). Gli effetti collaterali contemplano: la linfoadenopatia cervicale dolorosa, reazioni eczematose localizzate o generalizzate, orticaria, depigmentazione, iperpigmentazione, edema del cuoio capelluto, febbre, artralgie.
Il meccanismo d’azione ipotizzato è quello della competizione antigenica: la reazione allergica prodotta genererebbe linfociti T suppressor che interferirebbero in modo aspecifico sulla reazione autoimmunitaria contro i costituenti del follicolo pilifero, probabilmente attraverso la produzione di citochine come la interleuchina 10.
La cute trattata con l’immunostimolante mostra una riduzione del rapporto CD4/CD8 peribulbare che passa da 4:1 a 1:1 ed una diminuzione dei linfociti CD6 e delle cellule di Langerhans. Una variante di questa ipotesi suggerisce che l’agente sensibilizzante possa attrarre nella zona una nuova popolazione di linfociti T, provocando così una maggiore clearance del presupposto auto-antigene follicolare. L’applicazione ad un emidorso con la ricrescita nell’emiscalpo controlaterale permette di supporre l’implicazione di neurotrasmettitori. Del resto, alcune vecchie esperienze avevano dimostrato l’utilità terapeutica dell’irradiazione dei gangli nervosi paravertebrali in alcuni casi di alopecia areata.
L’alternativa giapponese
Una recente variante giapponese di questo tipo di trattamento consiste nel provocare la risposta eczematosa non sul dorso ma sulle radici di tutti e quattro gli arti (su una superficie di 2,5 cm2 circa), cambiando sede ogni settimana.
Con la possibilità di proseguire un trattamento esterno (steroidi o crioterapia), la terapia avrebbe successo nel 70% dei casi di alopecia areata severa, con la frequente osservazione dell’arresto dell effluvium già a tre settimane.
6. La PUVA terapia

Per molti, la PUVA terapia costituisce tra le diverse terapie alopecia areata ancora la prima scelta nel caso di alopecia areata grave dell’adulto e a tal riguardo esiste una vasta documentazione scientifica. In particolare, consiste nell’assunzione per os (0,6 mg/kg 2 ore prima) o nella applicazione locale (allo 0,1% – 0,15%) di uno psoralene e nella successiva irradiazione con UVA (340 – 380 nm).
I due prodotti utilizzati sono l’8-metossipsoralene (8 MOP) ed il 5-metossipsoralene (5 MOP). Si effettuano tre sedute settimanali, la dose iniziale di UV si attesta generalmente su 1 J/cm2 e viene progressivamente aumentata di mezzo Joule ogni 2 sedute per un trattamento total body. Nel caso di un trattamento locale, si inizia con 0,2 – 0,5 J/cm2, da aumentare di 0,2 -0,5 J a seduta. Alcuni cercano di mantenere un eritema avendo cura di evitare l’ustione.
La massima dose somministrata varia da 8 a 20 J/cm2, a seconda degli autori. La dose totale è di 300 – 700 J/cm2. Una sua variante è la balneo-PUVA terapia che consiste nell’immergere per 15′ il paziente in un bagno di 100 litri di acqua, dove si è disciolto il contenuto di 2 flaconi di 8 MOP e nella successiva esposizione agli UVA. Si tratta di un’interessante alternativa per la dose dieci volte inferiore di farmaco, così da porre il paziente al riparo dai danni oculari ed epatici da terapia long-term con psoraleni.
Risultati contradditori
I risultati riportati in letteratura per quanto attiene la PUVA terapia sono contraddittori. Le percentuali di successo variano dal 20 all’80%, ma i gruppi studiati non sono comparabili tra loro a causa di una diversa selezione dei pazienti, di differenti dosi cumulative raggiunte e diversi criteri di valutazione dell’efficacia. Addirittura, alcuni studi retrospettivi considerano la PUVA una terapia inefficace.
Globalmente, si può valutare un 50% di successo terapeutico con ricrescita completa per le alopecie totali ed universali ma con alta percentuale di recidiva dopo la sospensione. Una recente revisione di 10 anni di esperienza su 70 pazienti conferma quanto sia difficile mantenere la ricrescita: il 50% dei pazienti con forme totali o universali “guariti” recidivano alla sospensione, quindi un trattamento di mantenimento si rende necessario. Meno del 15% gode di una remissione duratura.
PUVA terapia total body vs localizzata
La PUVA terapia total body è più efficace della PUVA terapia localizzata. L’assenza di risposta alla trentesima seduta o una risposta disomogenea alla quarantesima depongono per un fallimento della terapia.
È assolutamente controindicata nei bambini e non è da considerare di prima scelta nei giovani per gli effetti cancerogeni degli UV. Per questo motivo, la PUVA è anche poco adatta ai fototipi chiari, i quali devono essere particolarmente sorvegliati.
Va istituito un diario di terapia che indichi la dose di UV somministrata per ciclo di terapia e la dose cumulativa che non deve superare i 1500 J/cm2. La fototerapia con UVB non ha prodotto effetti degni di nota. La Kellina topica con esposizione ad UVA in uno studio non controllato sarebbe risultata efficace nel 50% dei pazienti trattati.
La PUVA agirebbe non tanto per il suo effetto irritante primario, quanto per la tossicità su alcune popolazioni di CD4+ e ancor di più sulle cellule di Langerhans. L’effetto si esplica là dove arrivano gli UV, tant’è che si assiste alla ricrescita delle sopracciglia ma non delle ciglia che vengono sempre coperte durante l’esposizione.
7. Corticosteroidi sistemici contro alopecia areata
I corticosteroidi sistemici si sono dimostrati efficaci nella terapia delle forme severe di alopecia areata. Nella maggior parte dei casi si assiste però ad una rapida recidiva una volta sospeso il trattamento. Inoltre, per quanto riguarda gli effetti secondari a lungo termine, andrebbero riservati a casi particolari: alopecie con rapida evoluzione in forma totale/universale.
Lo schema di terapia a dosi scalari prevede da 0,5 a 1 mg/Kg/die di prednisone per una decina di giorni, da diminuire gradatamente e sospendere in otto settimane. Gli effetti collaterali sono prevedibili ma transitori: aumento di peso e alterazioni dell’umore.
Viene riportata una efficacia inferiore al 40% ed un alto tasso di recidiva alla sospensione o già alla riduzione della dose somministrata. Per questo motivo viene considerata una terapia di emergenza, da associare ad una strategia terapeutica a più ampio respiro con i trattamenti topici o la PUVA-terapia.
Prednisone: lo studio
Un esempio lo si trova in uno studio in doppio cieco su pazienti con forme estese di alopecia, trattati per 6 settimane con prednisone a dosi scalari.
Per altre 14 settimane a seguire, un gruppo applicava 3 volte al giorno una lozione a base di minoxidil 2%, un secondo gruppo una lozione placebo. Un terzo gruppo applicava 2 volte al giorno la lozione di minoxidil 2% contestualmente e successivamente alla terapia corticosteroidea. Il trattamento attivo si dimostrava realmente efficace nel limitare la perdita dei capelli post-terapia steroidea, mentre non vi era alcun effetto terapeutico additivo nell’associazione tra i due trattamenti.
Un esempio di terapia con corticosteroidi sistemici
Un protocollo di terapia proponibile nelle forme attive/estensive per pazienti di peso maggiore ai 60 kg potrebbe essere il seguente: una dose iniziale di 40 mg di prednisone/die per una settimana, da ridurre inizialmente di 5 mg a settimana fino al raggiungimento dei 20 mg, e di 5 mg ogni 3 giorni fino alla sospensione. Si associano: l’applicazione di minoxidil 5% due volte al giorno e infiltrazioni di triamcinolone acetonide ogni 4 – 6 settimane. La terapia topica, con o senza le infiltrazioni, andrebbe protratta ben oltre la sospensione del cortisone.
Nelle forme attive ma meno estensive si può iniziare con 20 mg di prednisone fino alla stabilizzazione del quadro clinico, da ridurre successivamente di 1 mg/die fino alla sospensione.
La terapia in bolo
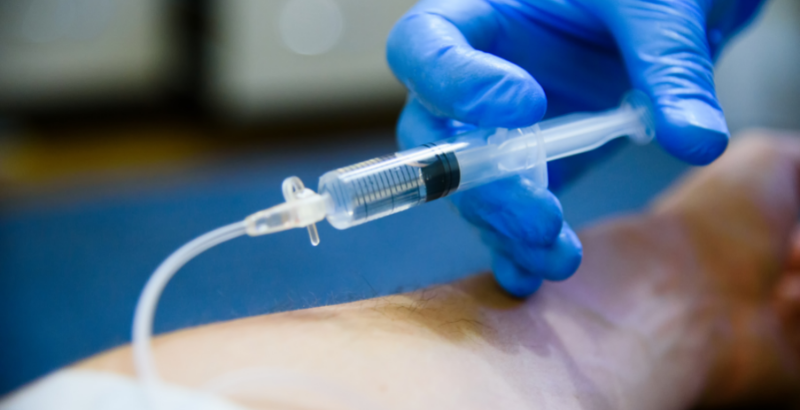
Un recente impiego degli steroidi sistemici è rappresentato dalla somministrazione in boli. La terapia in boli mensili è stata fatta oggetto di numerosi studi che hanno fornito risultati incoraggianti tanto negli adulti quanto nei bambini.
Diversi gli schemi di terapia proposti: uno dei più collaudati prevede per gli adulti 250 mg di metilprednisolone endovena, 2 volte al giorno, per 3 giorni e di 5 mg/kg 2 volte al giorno per 3 giorni consecutivi nei bambini, con risposte positive rispettivamente in 6 mesi e in 12 mesi ed effetti collaterali di lieve entità. In particolare, i pazienti con alopecia multifocale mostrano la migliore risposta e le recidive comparse in alcuni si giovano di un secondo ciclo di terapia. I pazienti con ofiasi rispondono parzialmente ad un primo ciclo di terapia, ma possono migliorare i risultati dopo un secondo ciclo.
I pazienti con alopecia totale/universale sono i meno responsivi, con effetti parziali dopo un mese, miglioramenti al terzo ed al sesto mese. In alcuni soggetti considerati non responsivi, si è osservata la ricrescita tra il nono ed il sedicesimo mese dopo la sospensione della terapia. Un secondo schema prevede un unico bolo mensile di 300 mg di prednisolone per bocca nei pazienti di età superiore ai dodici anni e di betametasone sodio fosfato alla dose equivalente a 5 mg/Kg di prednisolone nei bambini di età superiore ai tre anni. I boli vengono ripetuti fino ad ottenere una ricrescita cosmeticamente valida, che si verifica già a 6 mesi nel 60% dei casi.
I possibili effetti collaterali di questa cura
Gli effetti collaterali sono minimi: vertigini transitorie, cefalea, bruciore epigastrico. Infine è da citare la pulse-therapy con miniboli di steroidi. Si somministrano 5 mg/die di desametasone per i pazienti di età superiore ai dodici anni e 2,5- 3,5 mg nei bambini, per due giorni consecutivi la settimana e per un periodo minimo di 3 mesi. Anche con questo schema vengono riportati successi in oltre la metà dei casi.
Gli effetti collaterali sono frequenti ma di lieve entità: dolore epigastrico, aumento di peso, alterazioni dell’umore. Sebbene il successo è assicurato se la terapia viene instaurata entro le prime 8 settimane dall’esordio della patologia, molti Autori propongono la pulse-therapy come una delle modalità di trattamento delle forme estensive di non recente insorgenza, soprattutto nei soggetti giovani e nei bambini nei quali la PUVA terapia è controindicata e quando la immunoterapia non è logisticamente praticabile.
APPROFONDIMENTI
PRODOTTI CORRELATI
Kmax stimulating hair growth therapy spray. Lozione spray per un trattamento topico intensivo volto a stimolare il naturale ciclo di ricrescita dei capelli.
Shampoo anti-caduta sviluppato per detergere i capelli e aiutare a rallentarne la caduta stimolando una sana ricrescita. Kmax stimulating shampoo.