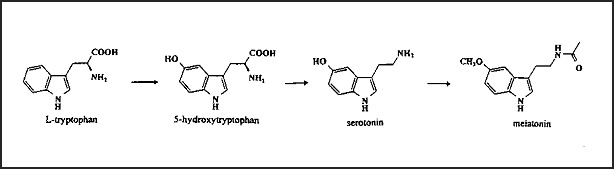
La serotonina – nota anche come “ormone del buonumore”, 5-idrossitriptamina o 5-HT – è un neurotrasmettitore sintetizzato nel cervello e in altri tessuti a partire dal triptofano, amminoacido essenziale.
La serotonina (5-HT) è una triptamina, neurotrasmettitore monoaminico sintetizzato nei neuroni serotoninergici nel sistema nervoso centrale, nonché nelle cellule enterocromaffini nell’apparato gastrointestinale, principalmente coinvolta nella regolazione dell’umore. Possiede formula chimica C10H12N2O, peso molecolare 176,22, numero CAS 50-67-9.
La serotonina fu isolata nel 1935, a Roma da Vittorio Erspamer e fu inizialmente considerata un polifenolo; due anni più tardi, in seguito a degli studi su ghiandole cutanee di discoglosso e ghiandole salivari di polpi, fu rinominata enteramina e fu definitivamente rinominata serotonina nel 1948.
La serotonina è coinvolta in numerose e importanti funzioni biologiche, molte delle quali ancora non del tutto chiarite; infatti, come tutti i mediatori chimici, agisce interagendo con vari e specifici recettori, espletando un effetto diverso in regioni diverse. Possiamo paragonare la serotonina ad una chiave che, per esercitare la propria azione, ha bisogno di interagire con specifiche serrature, che sono i suoi recettori; l’interazione tra chiave e serrature consente l’apertura di porte che presiedono a funzioni diverse nell’intero organismo.
Come precursore della melatonina, la serotonina regola i ritmi circadiani, sincronizzando il ciclo sonno-veglia con le sue fluttuazioni quotidiane.
La serotonina interviene nel controllo dell’appetito determinando una precoce comparsa del senso di sazietà e modificando il comportamento alimentare con una minore assunzione di carboidrati a favore delle proteine e una riduzione, in genere, della quantità di cibo ingerita. Non a caso, molte persone che lamentano un calo dell’umore (ad esempio una depressione pre-mestruale) avvertono il bisogno di dolci (ricchi di carboidrati semplici) e cioccolato (contiene e favorisce la produzione di serotonina, perché ricco di zuccheri semplici, oltre che di sostanze psicoattive). Non a caso, dunque, alcuni farmaci anoressizzanti utilizzati in passato nel trattamento dell’obesità, come la fenfluramina, agiscono aumentando il segnale della serotonina.
L’ingestione di molti carboidrati stimola la secrezione di insulina, un ormone che facilita l’ingresso dei nutrienti nelle cellule, compresi gli amminoacidi ma con l’eccezione del triptofano. Di conseguenza, dopo la massiccia secrezione insulinica in risposta all’iperglicemia, i livelli relativi di triptofano nel sangue aumentano (perché calano quelli degli altri aminoacidi). L’aumento relativo del triptofano ne agevola il passaggio nel sistema nervoso centrale, dove incrementa la produzione di serotonina; ciò scatena un classico meccanismo feedback negativo che diminuisce il desiderio di assumere carboidrati. Con un meccanismo analogo, i livelli di serotonina aumentano anche durante uno sforzo fisico (il che spiega in parte gli effetti antidepressivi dell’attività motoria); l’aumento di questa sostanza durante uno sforzo strenuo e prolungato diminuisce la percezione della fatica.
Dopo un pasto ricco di proteine, e perciò di triptofano, la concentrazione di questo aminoacido nel sangue aumenta, senza però variare i livelli cerebrali di serotonina. Tale mancato effetto è dovuto al fatto che, parallelamente, aumenta nel sangue anche la concentrazione di altri aminoacidi che, per così dire, impediscono il passaggio del triptofano al cervello. Per questo motivo, l’assunzione di cibo contenente triptofano o di uno specifico integratore non incrementa in modo significativo il livello di serotonina; anche la somministrazione della stessa serotonina non è possibile perché viene decomposta prima che possa produrre il proprio effetto.
Nel sistema cardiovascolare, la serotonina agisce sulla contrazione delle arterie, contribuendo al controllo della pressione sanguigna; stimola inoltre la contrazione della muscolatura liscia dei bronchi, della vescica e dei grossi vasi intracranici (una massiccia vasocostrizione delle arterie cerebrali sembra innescare l’attacco emicranico al pari di un’eccessiva vasodilatazione) .
Il sistema serotinonergico è coinvolto anche nel controllo del comportamento sessuale e delle relazioni sociali (bassi livelli di serotonina sembrano collegati ad ipersessualità, a comportamenti aggressivi ed antisociali). Così alcune droghe che aumentano il rilascio di serotonina e/o l’attività dei suoi recettori, come l’ecstasy, inducono euforia, senso di aumentata socialità ed autostima. Oltre che sul comportamento sessuale, la serotonina ha effetti inibitori sulla sensibilità al dolore, sull’appetito e sulla temperatura corporea.
Proprio riguardo all’influenza della serotonina sulla sfera sessuale, uno studio pubblicato sulla rivista Nature nel 2011 ha dimostrato che topi maschi geneticamente privati delle cellule cerebrali adibite alla sintesi della serotonina, sviluppano un eguale interesse sessuale nei confronti di topi maschi e femmine, tentando nel 50% dei casi di accoppiarsi prima con i maschi e successivamente con le femmine. Se si inietta in questi topi maschi un precursore della serotonina, dopo mezz’ora ritornano ad accoppiarsi con topi di sesso femminile in via prioritaria.
La serotonina costituisce il freno naturale del riflesso dell’eiaculazione e un basso livello di questo neurotrasmettitore è la causa principale dell’eiaculazione precoce.
A livello del SNC, dopo essere stata rilasciata dal terminale assonico, una parte di serotonina interagisce con i recettori postsinaptici, mentre quella in eccesso viene degradata dalle MAO (monoaminossidasi) o riassorbita (reuptake) dal terminale presinaptico, dove viene immagazzinata in particolari vescicole. I farmaci MAO-inibitori determinano un blocco irreversibile delle monoaminossidasi, aumentando la concentrazione di serotonina e delle altre monoamine cerebrali a livello del SNC; sono pertanto utili nella terapia della depressione, anche se il loro utilizzo è oggi ridotto per gli importanti effetti collaterali.
A livello del sistema nervoso centrale, la serotonina presente in difetto è infatti causa di cali patologici dell’umore; una mancanza di serotonina può quindi causare depressioni, ma anche stati di ansietà ed aggressività. Molti antidepressivi (come la fluoxetina) agiscono bloccando il riassorbimento di serotonina, quindi ripristinando e potenziando il suo segnale, che nelle persone depresse è particolarmente scarso; la stessa azione è ricoperta dall’iperico (o Erba di San Giovanni). Alcuni di questi farmaci aumentano contemporaneamente il segnale della serotonina e quello della noradrenalina (effetto serotoninergico e noradrenergico, tipico della duloxetina e della venlafaxina).
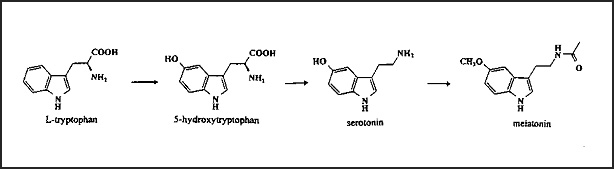
Il percorso di sintesi dal triptofano alla serotonia e da questa alla melatonina |
Anche alcuni farmaci con proprietà antiemicraniche aumentano il segnale della serotonina (sono agonisti dei recettori serotinonergici, come il sumatriptan), mentre altri medicinali assunti con le medesime finalità hanno un effetto opposto (pizotifene e metisergide)
La serotonina è presente anche nelle piastrine, di cui stimola l’aggregazione esercitando un’attività vasocostrittrice e trombogena in risposta alla lesione dell’endotelio vasale (ad esempio in risposta ad un trauma).
La serotonina regola la motilità e le secrezioni intestinali, dov’è cospicua la presenza di cellule enterocromaffini contenenti serotonina; determina diarrea se presente in eccesso e stitichezza se presente in difetto. Quest’azione, in particolare, è sensibile all’interrelazione tra il “sistema nervoso enterico” ed il cervello (Sistema Nervoso Centrale – SNC) e spiega come mai importanti stress psicofisici abbiano molto spesso ripercussioni sulla motilità intestinale. Un eccesso di serotonina provoca nausea e vomito e non a caso questo è uno dei principali effetti collaterali di vari farmaci antidepressivi, come la fluoxetina (la nausea insorge nella prima settimana di terapia per poi rapidamente regredire); l’ondansetron, farmaco che si comporta come un antagonista dei recettori della serotonina, è invece un potente antiemetico (impedisce il riflesso del vomito, particolarmente forte durante cicli di chemioterapia).
L’esistenza di molti farmaci capaci di interferire con il metabolismo della serotonina espletando effetti in parte diversificati dipende, come accennato, dalla presenza di diversi recettori (ne esistono almeno 7 tipi), distribuiti nei vari tessuti del corpo e con i quali interagiscono i loro princìpi attivi.
Un recente studio di Loprinzi e coll. pubblicato su Lancet ha evidenziato un effetto favorevole di un farmaco antidepressivo ad azione inibitoria sulla ricaptazione della serotonina, la venlafaxina, sulla risoluzione delle vampate e sugli altri sintomi menopausali indotti dal tamoxifene.
Quando gli estrogeni calano, anche i livelli di serotonina si abbassano e viceversa; al variare dei livelli plasmatici degli estrogeni, varia anche la serotonina. Il numero dei recettori serotoninergici, la capacità di legame e lo stato funzionale sono associati al livello di estrogeni.
Come facciano gli ormoni ad influenzare il nostro cervello tanto da procurare sintomi di tipo depressivo o ansioso è ancora oggetto di studio. Vi sono comunque delle evidenze scientifiche che mostrano come gli estrogeni siano in grado di aumentare il numero dei recettori della serotonina nonché la sua sintesi a livello cerebrale ed è noto come la riduzione delle monoamine serotonina e noradrenalina siano una delle principali cause di disturbi d’ansia e depressione.
Di recente è stato pubblicato un articolo relativo ad uno studio di coorte che ha valutato se l’efficacia del tamoxifene poteva essere ridotta dalla co-somministrazione di alcuni inibitori selettivi della ricaptazione della serotonina (SSRI) mediante inibizione dell’isoenzima CYP2D6.
Lo studio (Kelly CM et al) ha evidenziato in particolare che l’impiego della paroxetina durante il trattamento con tamoxifene è stato associato ad un aumento della mortalità da cancro al seno, supportando l’ipotesi che la paroxetina riduce o annulla i benefici di tamoxifene nelle donne con cancro al seno.
Lo stress ?
L’organismo reagisce allo stress aumentando la secrezione di certi ormoni e inibendone altri. Lo stress causa cambiamenti fisici nel cervello e nel corpo. La fatica, l’ansietà, la depressione, i disturbi del sonno, sono causati da malfunzionamenti chimici del cervello. Lo stress protratto nel tempo può causare danni fisici. Sostanze messaggere come la serotonina, la noradrenalina e la dopamina sono tra le principali sostanze chimiche che iniziano a funzionare male. Lo stress può causare una cattiva produzione di queste sostanze.
La serotonina è importante per dormire bene, per la regolazione del nostro orologio interno, per la regolazione della temperatura corporea, per la contrazione della muscolatura liscia dei vasi, dell’intestino, dei bronchi, dell’utero e della vescica, nella regolazione dell’automatismo intestinale, nella modificazione della pressione arteriosa, interviene nei processi allergici e infiammatori, riduce il tempo si sanguinamento, determina la sintomatologia dell’emicrania, ecc. Abbiamo detto come la serotonina è convertita in melatonina e viceversa. Ogni 25 ore il nostro orologio interno viene “settato”. Il primo segno di stress è quindi un sonno cattivo.
La serotonina è relazionata con la sfera delle emozioni e lo stato d’animo. Abbiamo detto come la mancanza di serotonina può portare alla depressione. La serotonina in situazioni di stress si riduce in modo significativo, a causa dell’aumento della concentrazione del cortisolo, ormone incaricato di dar risposte in caso di eccesso di stress; conseguentemente in situazioni di stress, la serotonina è il primo neurotrasmettitore che viene colpito.
La melatonina è sintetizzata a partire dalla serotonina per azione dell’enzima N-acetiltransferasi, che rappresenta lo step limitante la velocità del processo; dalla ghiandola pineale passa rapidamente nel sangue quindi attraversa tutte le membrane, inclusa la placenta.
Poiché la serotonina viene trasformata in melatonina a livello cutaneo e quest’ultima è coinvolta nel ciclo di crescita del capello, la somministrazione di farmaci serotoninergici (fluoxetina, sertralina, citalopram, escitalopram, fluvoxamina, paroxetina) potrebbe modificare l’omeostasi serotoninergica a livello del cuoio capelluto con effetti sui capelli non ancora del tutto valutati. Inoltre una carenza di serotonina pare rendere indisponibili (internalizzare), a livello dei follicoli, i recettori degli estrogeni e del cortisolo con grave nocumento alla regolarità del ciclo e del ricambio dei capelli.
Riferimenti:
– Clerici M, Mencacci C., Scarone S.: “Linee guida per trattamento dei disturbi psichiatrici” pag 626, Masson , Milano, 2003
– Capasso F., Borrelli F., Castaldo S., Grandolini G.: “Fitofarmacovigilanza: Vigilanza Sulla Sicurezza Dei Prodotti Fitoterapici” pag 115, Springer, Berlino, 2006
– Sghirlanzoni A.: “Terapie Delle Malattie Neurologiche” pag 611, Springer, Berllno, 2006
– Votey S.R., Davis M.A.: “Segni e sintomi della medicina d’urgenza” pag 154-155, Elsevier Masson, Milano, 2008
– Kelly C.M. et al.: “Selective serotonin reuptake inhibitors and breast cancer mortality in women receiving tamoxifen: a population based cohort study” BMJ, 340: doi:10.1136/bmj.c693, 2010
– Bellantuono C.; Balestrieri M.: “Trattato di psicofarmacologia clinica” Il Pensiero Scientifico, Roma, 2003
– Rigon G.; Chiodo S. (a cura di Franco Angeli): “Psicofarmacologia in età evolutiva” Cortina, Milano , 2004.
– Schatzberg, A.F.; Nemeroff, C.B.: “Psicofarmacologia” Torino, Editore Centro Scientifico, 2006.